W ostatnich dziesięcioleciach przybywa małych i młodych pacjentów z przewlekłą chorobą zapalną skóry, czyli AZS. Skąd się bierze to schorzenie i jak łagodzić jego objawy?
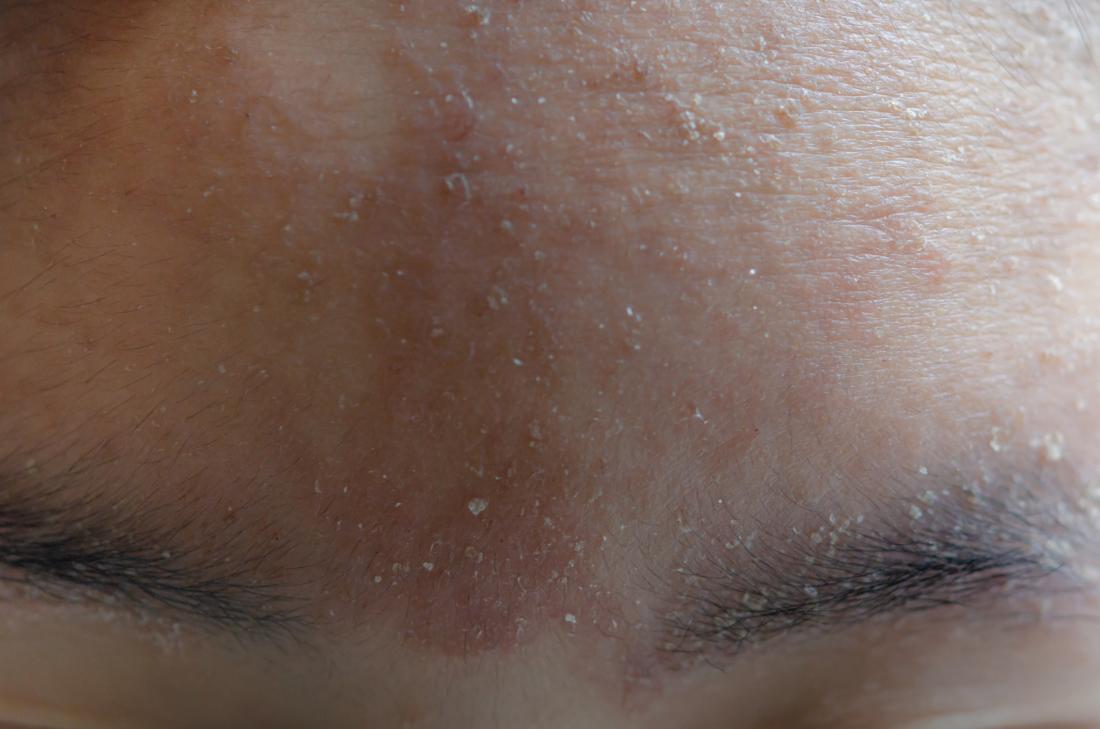
Atopowe zapalenie skóry staje się już tak powszechne, że mało która młoda mama nie słyszała o nim. Kąpiemy dzieci w emolientach, dbamy o zachowanie funkcji barierowych skóry, żeby tylko nie pojawiła się egzema – schorzenie, o którym naszym babciom się nie śniło. Statystycznie zapada na nie blisko co czwarte dziecko na świecie, bardziej narażone są te mieszkające z rodzicami w miastach (pojawiła się hipoteza, że mniejsza ekspozycja dzieci z miast na czynniki chorobotwórcze sprzyja rozwojowi alergii, ale została poddana pod wątpliwość). O ile w 1997 r. do lekarzy zgłosiło się 620 tys. osób z problemem AZS, o tyle w 2003 r. było to już 1,7 mln.1
Przyczyny atopowego zapalenia skóry
Nie każdy wie, że atopowe zapalenie skóry zaliczane jest to tej samej grupy, co astma czy katar alergiczny (katar sienny). Wiąże się z nadmierną odpowiedzią immunologiczną komórek i nadprodukcją białek odpornościowych typu E (IgE - immunoglobuliny typu E), co w efekcie prowadzi do „uruchomienia” limfocytów Th2, stymulujących rozwój reakcji alergicznych. Początkowo uznawano, że do AZS prowadzi nadmiarowe działanie układu odpornościowego. Obecnie uznaje się je za zaburzenie funkcji obronnych naskórka, a uszkodzenia bariery ochronnej naskórka w konsekwencji prowadzą do rozwoju reakcji zapalnej.
AZS ma podłoże genetyczne i jest uwarunkowane nieprawidłową reakcją systemu odpornościowego. Rozwija się pod wpływem czynników środowiskowych (alergeny, zanieczyszczenie środowiska), a także psychosomatycznych (silny stres). Tą chorobą nie da się zarazić. Niestety, nie można jej też wyleczyć.
Objawy atopowego zapalenia skóry
Objawy atopowego zapalenia skóry różnią się w zależności od wieku pacjenta i fazy choroby. Są to:
• nawracający stan zapalny skóry
• zaczerwienienie, suchość, pękanie skóry
• świąd skóry nasilający się w nocy
• towarzysząca alergia pokarmowa i/lub środowiskowa
Nawracający stan zapalny skóry objawia się:
• wypryskiem atopowym u niemowląt (policzki, owłosiona skóra głowy), a następnie nadżerkami pokrytymi strupkami (otarcia naskórka powstające w wyniku drapania)
• zmianami skórnymi u dzieci, zlokalizowanymi w zgięciach łokci i kolan, na wierzchniej części rąk i nóg, na karku
• zmianami skórnymi u młodzieży i dorosłych, zlokalizowanymi w zgięciach łokci i kolan, na szyi i głowie
W miejscu wystąpienia zmian skóra jest zaczerwieniona, sucha, mogą pojawiać się grudki, pęcherzyki, czasem nawet wysięk. Naskórek jest pogrubiony, w dalszych fazach choroby dochodzi do jego pogrubienia (lichenizacji) i przerostu górnej warstwy.
Kolejne wymienione objawy atopowego zapalenia skóry to uporczywy świąd, nasilający się w nocy i uszkodzenia naskórka powstałe w wyniku drapania się przez sen (tzw. przeczosy). Swędzenie skóry jest szczególnie uciążliwe dla dzieci, którym trudno wytłumaczyć, że nie mogą rozdrapywać zmian. Maluchy nie wysypiają się, stając się rozdrażnione i marudne.

Rodzaje atopowego zapalenia skóry
Atopowe zapalenie skóry można podzielić ze względu na fazy:
• niemowlęcą - wczesna postać AZS – do 2. roku życia
• dziecięcą (3-11 lat)
• młodzieżową/dorosłych - późna postać AZS – młodzież i osoby dorosłe; dodatkowo występują zmiany na grzbietach rąk, skóra staje się pogrubiona, pobrużdżona
i ze względu na typy2:
• typ wypryskowaty AZS – występuje u dzieci, umiejscawia się na policzkach, łydkach i przedramionach
• typ liszajowaty AZS – występuje u młodzieży i dorosłych, zmiany są zlokalizowane za uszami, na szyi, w zgięciach łokci i kolan, na stopach i dłoniach
Diagnozowanie atopowego zapalenia skóry
Kryteria rozpoznawcze stosowane przez lekarzy to tzw. kryteria Hannifina-Rajki3, opracowane w 1980 r. Przy diagnozie bierze się pod uwagę tzw. kryteria większe (muszą wystąpić trzy z czterech wymienionych):
• świąd skóry
• przewlekłość stanu zapalnego skóry i nawroty choroby
• typowa lokalizacja zmian
• atopia w wywiadzie rodzinnym
Kryteria mniejsze, wspomagające diagnozowanie atopowego zapalenia skóry, ale które nie są konieczne do postawienia rozpoznania, to m.in.:
• suchość skóry
• rogowacenie przymieszkowe lub rybia łuska
• zwiększone stężenie immunoglobulin E (IgE)
• dodatnie wyniki punktowych testów skórnych
• wczesny wiek
• nawracające zakażenia skóry
• nietolerancja wełny, zaostrzenia po sytuacjach stresowych
Atopowe zapalenie skóry u dzieci
Aż 85% przypadków atopowego zapalenia skóry ujawnia się przed ukończeniem przez dziecko 5 lat, a najczęściej w pierwszym roku życia. Badacze wskazują, że nawet u 80% dzieci z AZS w przyszłości wystąpi katar sienny i astma4.
Po zdiagnozowaniu przez lekarza AZS, określi on sposób pielęgnacji i/lub leczenia. Podstawą są kąpiele emoliencyjne w niezbyt gorącej wodzie i nie trwające zbyt długo oraz stosowanie kosmetyków zapewniających skórze dziecka odpowiednie nawilżenie oraz natłuszczenie. W niektórych przypadkach stosuje się kąpiele podchlorynowe, o których mowa poniżej.
W ok. 40% dzieci choroba mija z wiekiem.
Atopowe zapalenie skóry u dorosłych
Dorośli z AZS najczęściej cierpią na chorobę od wczesnych lat dziecięcych, ale u niektórych potrafi ujawnić się np. pod wpływem bardzo dużego stresu. W fazie zaostrzeń niekiedy obejmuje nawet 90 proc. ciała. Chorzy nie śpią z powodu nieznośnego świądu, ich skóra jest nadreaktywna, także na dotyk, skarżą się na ból całego ciała. Dodatkowo nie każdy rozumie, że wyprysk atopowy nie zaraża, chorzy z AZS doświadczają więc wykluczenia społecznego z powodu swojej przypadłości. Wielu z nich cierpi na depresję.
Leczenie atopowego zapalenia skóry
Nie ma, jak dotąd, sposobu na wyleczenie AZS. Objawowo należy działać przeciwzapalnie i w kierunku odbudowania uszkodzonej bariery skórnej. Podstawą jest używanie emolientów – preparatów o działaniu nawilżającym i natłuszczającym, nawet do 3 razy dziennie. Dodatkowo lekarz może zlecić aplikowanie miejscowo leków na receptę.
Z uwagi na to, że przebieg atopowego zapalenia skóry nie jest równomierny, następują okresy zaostrzeń i wyciszenia, w leczeniu AZS stosuje się tzw. skalę SCORAD. Służy ona do oceny stopnia nasilenia objawów5. Wynik maksymalny to 103 punkty. Bierze się pod uwagę trzy obszary: rozległość zmian, intensywność zmian i objawy subiektywne. Do samodzielnego określenia, z jakim przebiegiem choroby mamy do czynienia, służą aplikacje, np. SCORAD Calculator.
Jeżeli w teście pacjent uzyska mniej niż 15 pkt., oznacza to łagodny przebieg choroby, 15-40 pkt. przebieg umiarkowany, a powyżej 40 pkt. – ciężki. Polskie Towarzystwo Chorób Atopowych posługuje się nieco inną skalą: mniej niż 25 pkt. AZS łagodne, 25-50 umiarkowane, powyżej 50 – ciężkie.
Wg PTCA, w terapii podstawowej atopowego zapalenia skóry stosuje się emolienty przed i po kąpieli czy prysznicu, okresowo np. kąpiele podchlorynowe, należy też unikać czynników nasilających przebieg choroby (alergeny, stres, zmiany temperatury – czynniki mogą być różne dla różnych pacjentów).
Leczenie atopowego zapalenia skóry w zależności od wyniku w skali SCORAD6:
• okresowy wyprysk <25 pkt. - miejscowo glikokortykosteroidy lub inhibitory kalcyneuryny, preparaty antyseptyczne z jonami srebra
• nawracający wyprysk 25-50 pkt. - miejscowo glikokortykosteroidy lub inhibitory kalcyneuryny, mokre opatrunki, światłoterapia, pomoc psychologiczna i psychiatryczna
• przetrwały wyprysk >50 pkt. – hospitalizacja, cyklosporyna, metotreksat, azatioptyna, mykofenolan mofetylu, krótkie serie glikokortykosteroidów doustnych, leki biologiczne
Atopowe zapalenie skóry a dieta
Na pewno warto wyeliminować z pożywienia wzmacniacze smaku i konserwanty – one nie służą nikomu. W jednym z międzynarodowych badań wykazano, że spożywanie śmieciowego jedzenia (tzw, fast food) trzy razy w tygodniu wiąże się z rozwojem astmy i m.in. AZS7. Jednoznacznie należy stwierdzić, że nie zaleca się stosowania diet eliminacyjnych u chorych na atopowe zapalenie skóry. Zwłaszcza u dzieci takie wykluczenia składników odżywczych mogłyby doprowadzić do szkodliwych niedoborów w organizmie, a brak potwierdzonej skuteczności klinicznej tego postępowania.
Wpływ na zmniejszenie zmian skórnych, według badań, ma spożycie oleju z wiesiołka i kwasu DHA8.
Pielęgnacja skóry atopowej
Właściwa pielęgnacja skóry atopowej ma kluczowe znaczenie w wydłużeniu okresów remisji choroby. Na aptecznych półkach znajdziemy wiele produktów do:
• oczyszczania skóry atopowej
• pielęgnacji skóry atopowej
Część z nich posiada rejestrację jako wyroby medyczne, na co warto zwrócić uwagę.
Oczyszczanie skóry atopowej musi być łagodne. Służą do tego emulsje micelarne, które delikatnie usuną zanieczyszczenia z powierzchni skóry i złagodzą objawy stanu zapalnego, takie jak świąd czy zaczerwienienie. Emulsje tego typu są chętnie używane do twarzy, choć nadają się również do mycia ciała. Kolejnym kosmetykiem, który powinien znaleźć się na łazienkowej półce atopika, jest preparat do kąpieli – emulsja, olejek. Działa łagodząco, ma za zadanie nawilżenie skóry i natłuszczenie jej. W składzie znajdziemy oleje, m.in. makadamia, słonecznikowy, konopny, ze słodkich migdałów, jojoba, awokado. Warto pamiętać, że w przypadku skóry atopowej długotrwałe kąpiele nie są wskazane.
Badania wykazały, że na skórze atopików w fazie zaostrzeń dochodzi do namnożenia szkodliwych bakterii Staphylococcus aureus (gronkowiec złocisty), a zmniejszenia ilości korzystnych bakterii. Na rynku pojawiły się wyroby medyczne, które dbają o równowagę mikrobiomu, łagodzą nasilone objawy AZS i pomagają odbudować uszkodzoną skórę. Są też preparaty do fazy remisji, dla których wykonano badania potwierdzające, że regularne ich stosowanie może znacząco wydłużyć czas bez zaostrzeń.
Pielęgnacja skóry atopowej polega na częstym, nawet kilkukrotnym w ciągu dnia, używaniu kosmetyków emoliencyjnych. Do wyboru są kremy do twarzy i ciała o bardzo ciężkiej i lżejszej konsystencji oraz balsamy do całego ciała. Zmniejszają przeznaskórkową utratę wody, łagodząc chorobliwą suchość, nawilżają, natłuszczają. Kremy barierowe zabezpieczają przed szkodliwym działaniem czynników zewnętrznych.
Atopowe zapalenie skóry – swędzenie w nocy
Świąd nasilający się w nocy jest typowym objawem atopowego zapalenia skóry i dosyć niebezpiecznym. Dlaczego? We śnie chory bezwiednie drapie się, powodując dalsze uszkodzenia naskórka, co często prowadzi do nadkażeń bakteryjnych. Rozwiązaniem może być stosowanie preparatów kojących o miejscowym działaniu przeciwświądowym. W ich składzie znajdziemy emolienty – m.in. olej konopny - które nie tylko poprawią funkcje barierowe skóry, ale też zadziałają łagodząco na istniejące zmiany.
AZS kąpiel w ace
W domu można również wykonać kąpiel podchlorynową z użyciem wybielacza, ale tylko po konsultacji z lekarzem (!), bez zanurzania głowy i twarzy. Taki zabieg, wykonywany 2 razy w tygodniu, łagodzi stany zapalne i zapobiega namnażaniu się szkodliwych bakterii. Stężenie chloru w prawidłowo przygotowanej kąpieli jest podobne do tego w basenie.
W kąpieli dla dorosłych na 180 l letniej wody stosuje się pół szklanki wybielacza (stężenie 5,25% podchlorynu sodu, wybielacz nie może być skoncentrowany i nie ma zawierać innych dodatków), na wanienkę dziecięcą ok. 18 l - 2 łyżki stołowe. Po 10-minutowej kąpieli należy spłukać ciało czystą wodą.
AZS – domowe sposoby na kąpiele

Jeśli nie mamy pod ręką emolientu, a chcemy przygotować łagodzącą kąpiel, można posłużyć się płatkami owsianymi. Sposoby na ich wykorzystanie są trzy:
• zagotować 2-3 litry wody i wrzucić 2 garści płatków owsianych. Gotować przez kwadrans na małym ogniu, przecedzić i wlać do wanny, mieszając do uzyskania właściwej temperatury (letniej).
• kilka garści płatków owsianych wsypać np. do rajstopy i zawiniątko umieścić pod strumieniem ciepłej wody. Można nim przecierać swędzące miejsca.
• zmielić płatki owsiane w młynku do kawy i przy użyciu takiej mąki ugotować kisiel na wodzie, a następnie dodać go do kąpieli.
Inne sposoby na kąpiel z wykorzystaniem domowych składników to zrobienie krochmalu (5 łyżeczek mąki ziemniaczanej rozpuścić w niewielkiej ilości zimnej wody i wlać do litra wrzątku, energicznie mieszając; powstały kisiel dodać do kąpieli) lub zagotowanie siemienia lnianego (4 łyżki w 1,5 l wody, doprowadzić do wrzenia i wolno gotować ok. kwadransa; zostawić do wystudzenia, do kąpieli dodać galaretową warstwę, która wytworzy się nad opadłymi na dno garnka ziarenkami).
Atopowe zmiany zapalne na skórze można smarować olejem z awokado albo z wiesiołka.
Atopowe zapalenie skóry – zalecenia
Chorzy na atopowe zapalenie skóry powinni przestrzegać na co dzień kilku zaleceń, które ułatwią im funkcjonowanie. Warto wybierać ubrania z miękkich, naturalnych tkanin i prać jej w delikatnych środkach. Do higieny i pielęgnacji ciała używać preparatów dla atopików, myć ciało w letniej wodzie i osuszać delikatnie, bez pocierania. W sezonie grzewczym warto zadbać o dodatkowe nawilżenie pomieszczeń z użyciem odpowiedniego sprzętu lub kładąc mokre ręczniki na grzejnikach. Dobrze usunąć z domu rzeczy gromadzące na sobie kurz (firany, zasłony, dywany) i unikać posiadania zwierząt z uwagi na sierść jako potencjalny alergen. Poza tym należy prowadzić spokojny tryb życia, bo stres nasila objawy choroby, i nie zwlekać z leczeniem infekcji wywoływanych przez grzyby czy bakterie.
źródło:
1 „Review of evidence for dietary influences on atopic dermatitis” Sarah Mohajeri, Sabrina A. Newman Skin Therapy Letter, 2014; 19: 5-7; tłum. dr n. med. Łukasz Machnica; www.mp.pl
2 https://www.zsercemoatopii.pl/wiedza/obraz-kliniczny-azs/
3 https://ptca.pl/choroby-atopowe/atopowe-zapalenie-skory
4 „Review of evidence for dietary influences on atopic dermatitis” Sarah Mohajeri, Sabrina A. Newman Skin Therapy Letter, 2014; 19: 5-7; tłum. dr n. med. Łukasz Machnica; www.mp.pl
5 https://neocate.com.pl/scorad/
6 https://www.ptca.pl/choroby-atopowe/atopowe-zapalenie-skory
7 Ellwood P., Innes Asher M., García-Marcos L., et al; the ISAAC Phase III Study Group: Do fast foods cause asthma, rhinoconjunctivitis and eczema? Global findings from the International Study of Asthma and Allergies in Childhood (ISAAC) Phase Three. Thorax, 2013; 68 (4): 351-360
8 Morse N.L., Clough P.M.: A meta-analysis of randomized, placebo-controlled clinical trials of Efamol evening primrose oil in atopic eczema. Where do we go from here in light of more recent discoveries? Curr. Pharm. Biotechnol., 2006; 7 (6): 503-524; Koch C., Dölle S., Metzger M., et al.: Docosahexaenoic acid (DHA) supplementation in atopic eczema: a randomized, double-blind, controlled trial. Br. J. Dermatol., 2008; 158 (4): 786-792
fot. Freepik/Vecteezy/własne